
王先生今年78岁,阵发性胸痛五年,突发胸闷气短,在当地医院成功植入一枚心脏支架后,情况缓解,术后三天顺利出院。但在十天后,王先生又一次出现了呼吸困难的情况,当地医院诊断为支架植入术后充血性心衰、心源性休克,在大量应用血管活性药物治疗后,王先生休克情况稍微有所改善,为求进一步治疗,在120急救车护送下紧急送入哈医大二院。
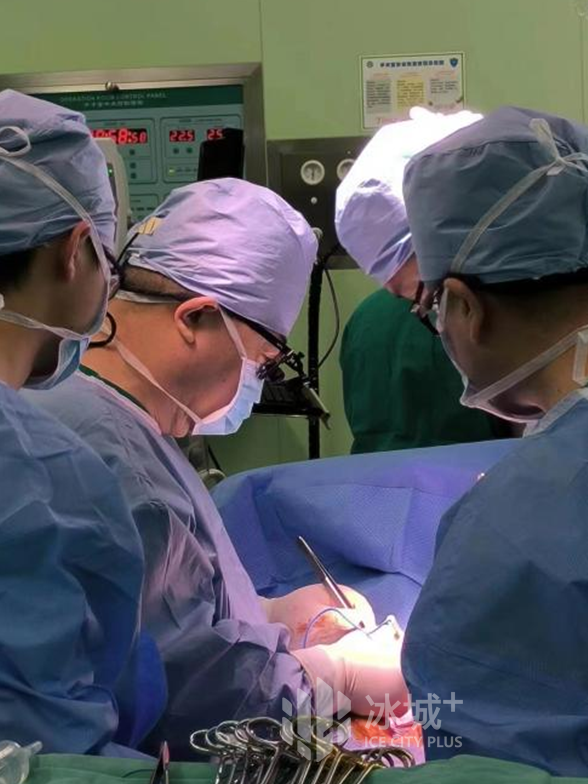
入院时王先生无法平卧,在全面检查后,确诊为急性心肌梗死后室间隔穿孔+室壁瘤形成,心功不全、心功能4级。哈医大二院心外科二病房主任李君权教授介绍,室间隔穿孔是心肌梗死的严重并发症之一,50%的心肌梗死后室间隔穿孔患者会在24小时内因心衰和多器官功能衰竭死亡,80%会在4周内死亡,因此心肌梗死后室间隔穿孔是冠脉外科的急诊手术指征。王先生室间隔前部近心尖部有多个穿孔,其中两个较大,直径分别达1.0厘米及1.5厘米。同时,左室心尖部变薄,最薄处仅3毫米,局部形态圆隆、外膨,范围4.0×3.5平方厘米,呈矛盾运动,室壁瘤随时可能出现破裂危及生命,需要立即手术。但王先生术前心脏功能差,循环不稳定,血压低,麻醉和手术风险较高。
经过充分术前准备,在麻醉科、手术室和体外循环的全力支持下,李君权带领李杰主任医师和谢飞主治医师顺利开展室间隔穿孔修补术+室壁瘤切除手术。团队凭借丰富的经验,主动脉阻断60分钟、体外循环90分钟,手术用时3.5小时,成功完成。在ICU-B区医生的悉心照顾下,王先生术后24小时内顺利拔除气管插管,现恢复良好,已转入普通病房康复。
田为 曹玥 哈尔滨日报记者 刘菊




